C’est le marronnier de février : les 28es journées de la Société francophone du nerf périphérique (SFNP) se sont tenues les 2 et 3 février 2024, à Paris-Bercy. Audience record, plus de 400 personnes, la salle était pleine (mais il ne s’agissait pas du Palais omnisports), avec des participants ayant bravé les murs de tracteurs pour arriver. Bien sûr, le présent compte rendu est un pot-pourri totalement subjectif et incomplet reflétant les prises de notes des auteurs, mais l’ensemble des conférences est accessible sur le site de la SFNP, pour peu qu’on y adhère.
Faire du bien là où ça fait mal
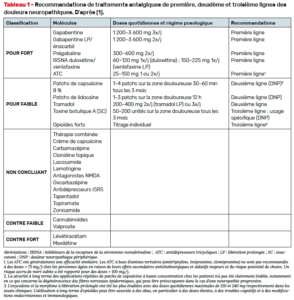
Il a souligné l’importance – logique – du choix des traitements en fonction des profils sensoriels beaucoup plus que des étiologies, alors que les autorisations de mise sur le marché sont écrites en fonction des maladies, selon une bonne logique administrative… Les recommandations françaises sont très similaires (Fig. 1) et insistent sur le TENS en première intention pour les douleurs localisées même si les études sont non démonstratives.
Des études bayésiennes tendent à montrer que les antidépresseurs pourraient être les plus efficaces [3]. Enfin, Tesfaye et al. ont souligné l’importance des combinaisons [4] amitriptyline et prégabaline ou duloxetine, en les associant de façon séquencée.
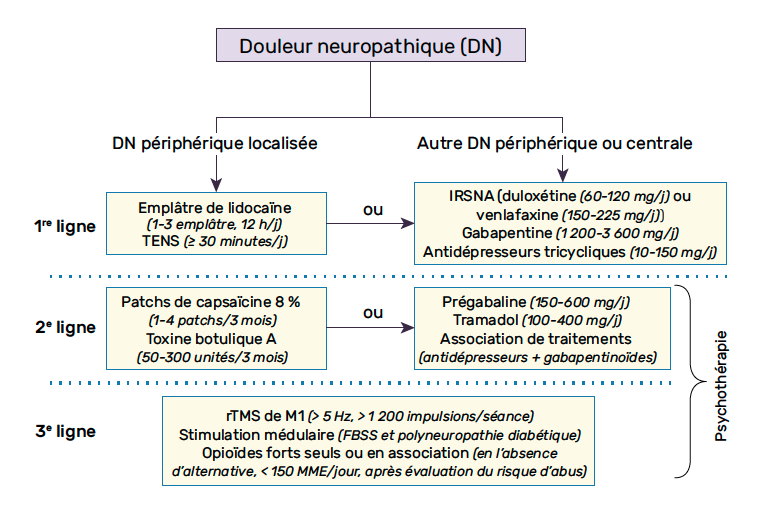
TENS : transcutaneous electrical nerf stimulation ;
IRSNA : antidépresseur inhibiteur de recapture de la sérotonine et de la noradrénaline ; rTMS : repetitive transcranial magnetic stimulation.
Référence : Moisset X. Actualités sur le traitement des douleurs neuropathiques. SFNP 2024 ; 2 février.
Biomarqueurs, ça bouge, ou plutôt ça va bouger
Isabelle Quadrio, biologiste lyonnaise, a fait une mise au point très claire sur les neurofilaments, ces protéines multiples s’associant pour former des hétéropolymères : trois principaux, chaînes légères, moyennes, lourdes plus l’alpha-internexine et la périphérine [5]. Son exposé s’est concentré sur les neurofilaments légers (NfL). Ils participent au maintien de la structure de l’axone, à sa stabilité, sa croissance, et jouent un rôle dans l’établissement et le fonctionnement des synapses. La mesure des NfL représente un reflet de lésions axonales (mais attention à la barrière hémato-encéphalique) et pourrait être utilisée comme marqueur diagnostique ou de suivi de maladies neurologiques. À titre d’exemple, ces NfL sont élevés dans la maladie de Friedreich, la dystrophie myotonique de Steinert, les neuropathies de Charcot-Marie-Tooth (CMT). Il semble exister des corrélations avec l’évolution de la maladie dans la sclérose latérale amyotrophique (SLA), le CANVAS, mais pas le CMT… Il faut cependant être attentif à certains facteurs de variabilité : les taux augmentent avec l’âge (+ 2 à 3 % par an), sont variables selon que le patient soit à jeun ou pas, sous anticoagulant ou non ; l’incidence de la fonction rénale, du diabète, de la consommation de cocaïne, d’alcool, de l’IMC reste encore à évaluer… Et surtout, il s’agit de mesures difficiles de concentrations très faibles, avec des procédures techniques très spécifiques et il y a une très grande variabilité des taux selon les techniques utilisées, et même, selon les laboratoires, pour une même technique. Le challenge est ici d’arriver à une standardisation qui permette d’en faire un outil à la portée de tous.
Marie Théaudin a, dans la foulée, présenté un travail suisse en cours portant sur une grosse cohorte de patients porteurs de variants TTR et visant à détecter le début de la maladie alors qu’ils sont encore asymptomatiques ou à évaluer la réponse au traitement, voire aider à son adaptation (Predict-ATTR). À l’entrée dans l’étude, les taux sanguins de NfL sont 3,6 fois plus élevés chez les patients symptomatiques que chez les patients asymptomatiques ; il y a une bonne corrélation avec les scores de sévérité, le NIS-LL, l’ENMG. Il est encore difficile de savoir si l’augmentation des taux précède l’apparition de la maladie, mais il ne semble pas y avoir de valeur cut off. Une étude longitudinale est en cours, à suivre.
Référence : Théaudin M, Quadrio I. Neurofilaments. SFNP 2024 ; 2 février. Session : Quels biomarqueurs dans les neuropathies périphériques ?
Biomarqueurs : suite !
Les biomarqueurs de diagnostic, de pronostic ou encore de suivi restent donc une question cruciale pour la prise en charge des patients porteurs de neuropathies périphériques. Émilien Delmont a refait le point sur la question.
Côté diagnostic, en vrac : l’interleukine 8 est augmentée dans le liquide cérébrospinal (LCS) de patients atteints de syndrome de Guillain-Barré (SGB) ou de formes aiguës de polyradiculonévrite inflammatoire démyélinisante chronique (PIDC). La GFAP, protéine du cytosquelette des astrocytes et des cellules de Schwann, est augmentée dans les pathologies du système nerveux central, mais également dans le sérum en cas de perte axonale dans les pathologies du système nerveux périphérique (SNP) : elle pourrait peut-être contribuer à différencier neuropathie motrice multifocale et atteinte musculaire primaire.
Côté pronostic : le taux de sphingomyéline, qui doit être dosé dans le LCS (NB : pas de corrélation entre taux sanguins et LCS), est lié à la sévérité des PRNC (polyradiculonévrites chroniques) : un patient nécessitant un recours au traitement présente ainsi des taux plus élevés de sphingomyéline.
Si on revient aux NfL : les taux en sont très augmentés dans la SLA, mais possiblement également dans le SGB, avec un pic initial suivi d’une décroissance corrélée à la gravité du SGB. Dans les PIDC, les taux sont globalement plus élevés, sont associés à un mauvais pronostic à 1 an, diminuent chez les patients en rémission ou après une cure d’immunoglobulines intraveineuses, mais les résultats sont surtout variables.
La périphérine est un filament intermédiaire qui n’est présent que dans le SNP. Contrairement aux NfL, son taux sanguin n’augmente pas avec l’âge. Il est élevé en cas de neuropathie, d’atteinte motoneuronale. Dans le SGB, il présente un pic 1 à 2 semaines après le début, puis décroît sur 1 mois, sans corrélation avec la sévérité. Un score couplant taux de NfL et périphérine pourrait aider à distinguer SGB et PRNC [6].
L’intérêt réel de ces nouveaux biomarqueurs reste à préciser, ils pourraient être plus faciles à surveiller que l’ENMG ou l’imagerie, mais les expériences sont encore isolées et le problème principal reste celui de l’accessibilité aux tests.
Référence : Delmont E. Individualisation de la prise en charge grâce aux marqueurs biologiques. SFNP 2024 ; 3 février. Session : Regards croisés sur la prise en charge des neuropathies périphériques.
Tenir le nerf à l’œil
Manon Philibert, neuro-ophtalmologiste à Paris, a fait, à l’aide d’observations cliniques, une revue d’atteintes ophtalmiques associées aux neuropathies et pouvant contribuer à leur diagnostic étiologique. Elles sont multiples, peuvent représenter d’authentiques signes d’appel et concernent la rétine, la cornée, la sclère, le nerf optique… Ainsi, la neuropathie optique au cours d’un CMT orientant vers la mitofusine, la classique atteinte du nerf optique chez le patient alcoolo-carentiel, dans l’amylose AL sur myélome, diplopie par infiltration de l’orbite par amylose périorbitaire, le nystagmus et le CANVAS… Autant d’exemples qui font souligner l’importance d’un examen ophtalmologique complet incluant acuité visuelle, Lancaster, OCT, étude de l’oculomotricité, voire enregistrement des mouvements oculaires, IRM cérébrale et oculaire (fat sat).
Référence : Philibert M. Œil et neuropathie. SFNP 2024 ; 3 février. Session : Nerf/Peau/Œil en cas cliniques.
Pour rester bien dans sa peau
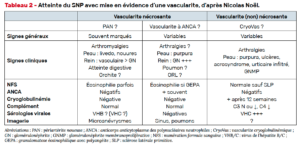
Parmi les autres messages de l’interniste et destinés aux neurologues :
– de petits trucs pour différencier le livedo physiologique (à mailles fines fermées, déclive, 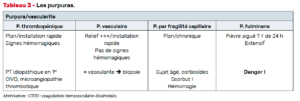
– faire attention aux acrosyndromes avec troubles trophiques distaux : s’il peut s’agir d’une conséquence de la neuropathie, il importe de rechercher une autre étiologie, en cas de présence de cicatrices pulpaires, de livedo associé, d’ischémie distale, d’anomalies vasculaires distales… ;
– penser à demander l’immunofixation à chaque électrophorèse des protéines plasmatiques pour ne pas passer à côté d’un petit pic ;
– ne pas négliger la lèpre, deuxième cause de neuropathie périphérique dans le monde, avec une nette recrudescence dans certaines régions éloignées, mais de plus en plus présente aussi en France avec les populations migrantes ;
– plus rare et à la mode, le VEXAS, à considérer chez un homme de 60 ans, à VGM élevé, avec hypermonocytose, dermatose neutrophilique, neuropathie, manifestations inflammatoires et polychondrite atrophiante.
Référence : Noël N. Peau et neuropathie. SFNP 2024 ; 3 février. Session : Nerf/Peau/Œil en cas cliniques.
Une petite couche d’amylose TTR
Laurent Magy (Limoges) a abordé la problématique des patients porteurs de variants TTR et asymptomatiques. Quand commence réellement la maladie ? Sur quels examens le juger pour décider d’initier un traitement ? Avoir une approche old school (dixit) et attendre l’apparition de signes fonctionnels et de signes cliniques ? Mais n’est-ce pas une perte de temps, de chance pour le patient si les paramètres paracliniques évoluent ? Quels seuils d’anomalies fixer pour une biopsie cutanée, une étude des petites fibres en ENMG, une échocardiographie ? Quelle place pour les neurofilaments (voir paragraphe dédié) ? Le débat reste ouvert quant à la fréquence de surveillance et le moment d’initiation d’un traitement modificateur de la maladie (Fig. 2).
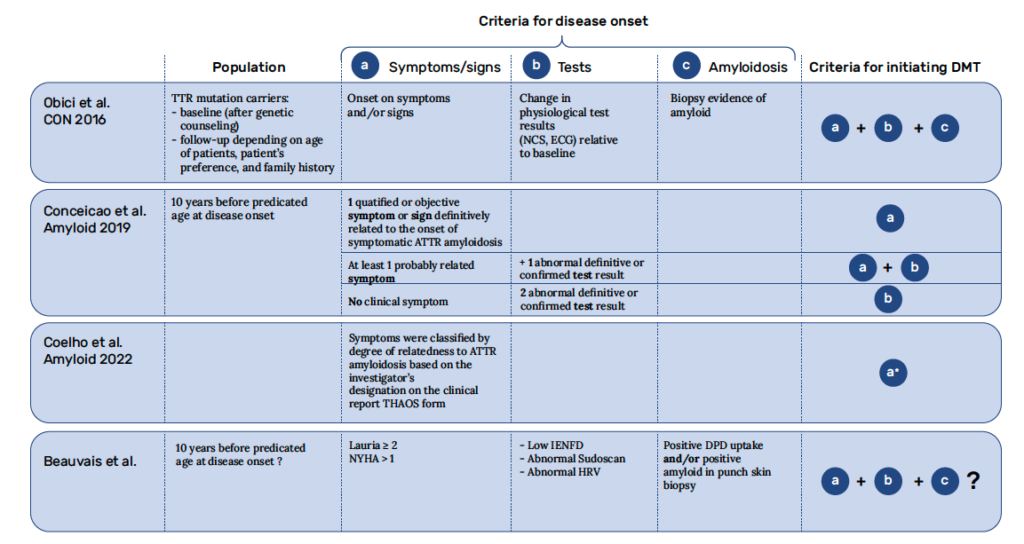
Référence : Magy L. Suivre les patients et leur famille, quels examens pour définir la conversion clinique d’une amylose chez un apparenté porteur présymptomatique ? SFNP 2024 ; 2 février. Session : L’approche pluridisciplinaire dans la prise en charge des patients avec une amylose à transthyrétine héréditaire.
L’ADN peut aussi être un junkie
Stanislas Lyonnet de l’Institut Imagine de Paris a présenté un exposé sur le « junk DNA », ou « ADN-poubelle ». Cette partie majoritaire, non codante, du patrimoine génétique humain, augmente proportionnellement au niveau évolutif de l’espèce, et est extrêmement variable et difficile à étudier, nécessitant d’utiles outils avancés de bio-informatique. L’importance de la recherche de variants dans le « désert intronique » de l’ADN-poubelle est illustrée par la découverte des polymorphismes du gène RET dans certains cas de maladie de Hirsch-sprung, ou encore dans certaines pathologies du développement crânio-facial telles que la maladie de Pierre Robin. Une vraie piste pour identifier de nouvelles causes génétiques aux neuropathies.
Référence : Lyonnet S. Junk DNA. SFNP 2024 ; 2 février. Session : Science et nerf.
Une future indication inattendue des immunoglobulines intraveineuses ?
Aurore Danigo, ingénieure de recherche à Limoges, a illustré le rôle du traitement par immunoglobulines humaines polyvalentes (Ig) dans les neuropathies douloureuses dues aux chimiothérapies anti-cancéreuses. Dans cette étude, ce traitement a été administré à un modèle animal de neuropathie induite par chimiothérapie de vincristine. L’administration d’Ig améliore les paramètres de sensibilité tactile, l’innervation cutanée par des petites fibres et le nombre de neurones dans le ganglion rachidien postérieur. Des résultats similaires ont été obtenus dans le modèle animal de neuropathie due au paclitaxel et à l’oxaliplatine. De plus, des études sur des lignées cellulaires cancéreuses humaines ont permis d’exclure une compromission de l’efficacité de la chimiothérapie pendant le traitement d’Ig. Finalement, un modèle in vivo a été produit par greffe d’une lignée de cellules murines de cancer du sein. Un modèle in vitro à partir de neurones iSN (induced sensory neurons) a été également produit par technique IPSc. Ces modèles permettront une évaluation ultérieure du traitement d’Ig et possiblement d’autres molécules, telles que les anti-FcRN ou recombinant Fc multimères, dans les neuropathies souvent douloureuses dues à la chimiothérapie.
Référence : Danigo A. Utilisation des immunoglobulines humaines polyvalentes dans la prévention des neuropathies induites par la chimiothérapie. SFNP 2024 ; 2 février. Session : Science et nerf.
Polyradiculonévrite chronique et inhibiteurs du FcRN
Laurent Magy a refait le point sur l’intérêt potentiel des inhibiteurs des récepteurs FcRn, maintenant utilisés dans la myasthénie auto-immune (en cours d’accès précoce), et très probablement prochainement dans la polyradiculonévrite inflammatoire démyélinisante chronique (PIDC). Sa physiopathologie reste complexe et partiellement comprise : quelques publications ont suggéré l’implication de l’immunité humorale avec la présence probable d’autoanticorps : travaux de Jérôme Devaux en immunofluorescence indirecte avec le sérum de patients déposé sur nerf de rat, de Jean-Michel Vallat, travaux plus anciens en immunofluorescence indirecte, et surtout à partir de transfert passif de sérum de patient et d’IgG purifiées de patients PIDC à l’animal. Mais il serait erroné de croire que les inhibiteurs du FcRn n’agissent qu’en augmentant la clairance des IgG. En effet, le FcRn est impliqué dans la modulation de la sécrétion de cytokines par les cellules macrophagiques, il est impliqué dans la présentation croisée de complexes antigène/IgG et dans l’activation des cellules T CD4+ et T CD8+. En bref, le FcRn a probablement un effet de modulation indirecte de l’immunité cellulaire, qui pourrait lui faire trouver une place dans la prise en charge de la PIDC, ce d’autant, qu’au-delà des traitements conventionnels que sont les immunoglobulines et les corticoïdes, il y a un authentique besoin de développer de nouvelles approches thérapeutiques. Ainsi, une première étude, évaluant l’efgartigimod, inhibiteur du FcRn, dans la PIDC, montre une efficacité sur le critère de jugement principal chez environ deux patients sur trois. D’autres molécules de la même famille sont en cours d’évaluation dans la PIDC, voire dans les maladies du spectre de la neuromyélite optique ou encore les myopathies inflammatoires.
Référence : Magy L. FcRn, au-delà de la jonction. SFNP 2024 ; 2 février. Session : Le FcRn, un récepteur d’IgG au cœur des maladies neuromusculaires auto-immunes.
Une sélection de communications orales…
Carence génétique en folates
Daniele Mandia du Centre de référence maladies métaboliques et lysosomales neurologiques à la Pitié-Salpêtrière (Paris) a illustré un nouveau syndrome héréditaire lié à un déficit intracérébral en folates, s’exprimant principalement par une neuropathie motrice. Le phénotype des patients étudiés est caractérisé par une neuropathie motrice longueur-dépendante, un déficit
intracérébral en folates, une leucopathie cérébrale à l’IRM, avec une hyperprotéinorachie acellulaire à l’examen du LCS. S’y associent de façon variable une ataxie cérébelleuse, un retard cognitif et parfois une surdité. Chez trois patients sur cinq, des variants des gènes MRPS23 et MRPS34 ont été retrouvés, dont la pathogénicité a été confirmée par des études de ségrégation allélique et fonctionnelle in vitro.
La découverte de ce syndrome est particulièrement intéressante en raison de la possibilité d’un traitement par acide folinique, qui a mené chez les patients de la cohorte à une disparition de signes radiologiques cérébraux, à une légère amélioration de l’ataxie, toutefois sans modifier la neuropathie motrice. Ceci pose l’indication à effectuer une ponction lombaire avec dosage des folates intracérébraux devant toute neuropathie motrice sans cause, associée à une leucopathie radiologique et aux signes cliniques sus-nommés.
Référence : Mandia D. Neuropathie motrice et déficit intracérébral en folates : un nouveau syndrome. SFNP 2024 ; 2 février. Session : Communications orales.
Toxicité du proto : c’est l’hyperhomocystéinémie !
Arnaud Jacquier de l’Institut NeuroMyoGène de Lyon a présenté les résultats d’une étude ayant permis d’élucider le mécanisme de la neurotoxicité motoneuronale au protoxyde d’azote (N2O). Cette présentation lui a permis de recevoir le prix envié de meilleure communication orale du congrès. Les neuropathies induites par le N2O sont un fléau de santé publique chez les jeunes, mimant parfois un syndrome de Guillain-Barré, avec un pronostic fonctionnel très réservé. Le N2O inactive la vitamine B12, produisant secondairement une dysfonction des réactions enzymatiques dépendant de la vitamine, notamment par la méthionine synthase et la méthylmalonyl-CoA-mutase, et résultant en une accumulation d’acide méthyl-malonique et d’homocystéine.
Dans cette étude, des cultures de motoneurones obtenus à partir de moelle épinière de rat ont été d’abord exposées à un milieu neurobasal conditionné au N2O. Cette première exposition n’a pas permis de démontrer une neurotoxicité, tout comme l’exposition à l’acide méthyl-malonique à différentes concentrations. En revanche, le traitement à l’homocystéine produisait une toxicité dose-dépendante. Cette toxicité a été également confirmée sur des motoneurones humains IPSc. Ces résultats ont ainsi permis d’imputer le mécanisme toxique après exposition au N2O principalement à l’hyperhomocystéinémie (environ 100 µmol/l) observée chez les patients qui souffrent de ces neuropathies. Comme attendu, la supplémentation en B12 ne permet pas in vitro de contrer cette neurotoxicité. Ceci ouvre la voie à des pistes thérapeutiques de réduction de l’hyperhomocystéinémie.
Référence : Jacquier A. La neuropathie périphérique motrice chez les patients abusant du protoxyde d’azote implique une toxicité à l’homocystéine. SFNP 2024 ; 2 février. Session : Communications orales.
Un pour (ceux qui) toussent
Simon Frachet (Limoges) a présenté une étude se concentrant sur un groupe de patients avec une toux chronique, sans explication après un bilan pneumologique complet. Parmi 68 tousseurs chroniques réfractaires sans histoire neurologique, 25 % présentaient une expansion anormale du gène RFC1, et 16,2 % une double expansion, cette dernière compatible avec un syndrome CANVAS. La toux était facilement déclenchée par des facteurs irritants (poussière, fumée), prenant des caractéristiques d’allodynie. L’étude de cette cohorte par un protocole électro-clinique a permis d’un côté de dévoiler la présence de signes neurologiques cliniques discrets (hypopallesthésie des membres inférieurs), mais surtout d’une haute prévalence d’altération des potentiels sensitifs lors des études de conduction nerveuse. Les patients CANVAS peuvent donc se présenter initialement avec une toux chronique et réfractaire isolée, mais l’ENMG objective une neuropathie périphérique au stade précoce, voire même asymptomatique.
Référence : Frachet S. Atteinte nerveuse périphérique précoce du CANVAS au stade de la toux. SFNP 2024 ; 2 février. Session : Communications orales.
Le nœud du problème
Capucine Blaise (Paris) a illustré l’étude de la réponse au traitement par rituximab d’une cohorte franco-suisse de patients atteints d’une nodoparanodopathie à autoanticorps anti-Caspr1. Face à ces anticorps appartenant au sous-type IgG4, la réponse aux traitements « classiques » (tels que IgIV, échanges plasmatiques, corticostéroïdes et autres immunosuppresseurs) est mauvaise, voire absente. Dans cette cohorte de six patients, la présentation était aiguë/subaiguë et le phénotype neurophysiologique compatible avec une PIDC selon les critères diagnostiques EAN/PNS 2021. Cinq patients sur six ont répondu de façon rapide (dans les premiers 3 à 6 mois), avec une efficacité durable sur l’atteinte fonctionnelle (calculée par l’échelle de Rankin) dans le temps de suivi allant jusqu’à près de 4 ans, avec également une bonne corrélation avec l’évolution de la fonction motrice clinique. Cette étude confirme l’impression qu’on pouvait avoir sur des cas individuels. Le traitement d’anti-CD20 est donc prometteur dans le traitement de ces neuropathies dysimmunes rares, à évoquer face à un tableau de PIDC sans réponse aux traitements habituels.
Référence : Blaise C. Efficacité du rituximab dans les nodo-paranodopathies associées aux anti-Caspr1. SFNP 2024 ; 2 février. Session : Communications orales.
Rendez-vous dans 1 an !
Yann Péréon déclare avoir des liens d’intérêt avec Alnylam, LFB, CSL Behring, Griffols.
Alex Vicino, Céline Tard et Morgane Pihan déclarent ne pas avoir de lien d’intérêt.
Bibliographie
1. Finnerup NB, Attal N, Haroutounian S et al. Pharmacotherapy for neuropathic pain in adults: systematic review, meta-analysis and updated NeuPSIG recommendations. Lancet Neurol 2015 ; 14 : 162–73.
2. Moisset X, Bouhassira D, Avez Couturier J et al. Traitements pharmacologiques et non pharmacologiques de la douleur neuropathique : une synthèse des recommandations françaises. Douleur Analg 2020 ; 33 : 101-12.
3. Moisset X, Pagé MG, Pereira B, Choinière M el al. Pharmacological treatments of neuropathic pain: real-life comparisons using propensity score matching. Pain 2022 ; 163 : 964–74.
4. Tesfaye S, Sloan G, Petrie J et al. Comparison of amitriptyline supplemented with pregabalin, pregabalin supplemented with amitriptyline, and duloxetine supplemented with pregabalin for the treatment of diabetic peripheral neuropathic pain (OPTION-DM): a multicentre, double-blind, randomized crossover trial. Lancet 2022 ; 400 : 680–90.
5. Khalil M, Teunissen CE, Otto M et al. Neurofilaments as biomarkers in neurological disorders. Nat Rev Neurol 2018 ; 14 : 577-89.
6. Keddie S, Smyth D, Keh RYS et al. Peripherin is a biomarker of axonal damage in peripheral nervous system disease. Brain 2023 ; 146 : 4562-73.




